Il Centro Clinico San Carlo di Torino è stato tra i primi Centri in Italia ed il primo in Piemonte a partire e concretamente eseguire la fecondazione eterologa.
Ciò grazie all’esperienza internazionale del suo Direttore, Prof. Dott. Giovanni Menaldo, che già negli anni ’90 praticava la fecondazione eterologa, prima dell’avvento nel 2004 della legge 40 che ha vietato nel nostro paese per 10 anni il ricorso all’eterologa.
Tale divieto è stato cancellato con la sentenza 162/2014, con la quale la consulta ha dichiarato l’illegittimità costituzionale del divieto.
Una esperienza molto importante che ha dato la felicità a numerose famiglie.
Tutto lo scetticismo iniziale di parte della classe medica italiana è sparito dopo la nascita dei primi bambini nel 2015: bimbi splendidi e coppie entusiaste.
FECONDAZIONE ETEROLOGA: DONATRICI E DONATORI
Le donatrici di ovociti sono donne con età compresa tra 20 e 35 anni.
I donatori di liquido seminale sono uomini con età compresa tra 18 e 40 anni.
La situazione italiana fa sì che, non prevedendo un rimborso spese, ci sia una forte carenza di donatrici e donatori.
TECNICHE DI FECONDAZIONE ASSISTITA ETEROLOGA
Le tecniche di fecondazione eterologa praticabili presso il Centro Clinico San Carlo di Torino sono diverse, e diversi sono i progetti terapeutici che vengono elaborati per le coppie in trattamento.
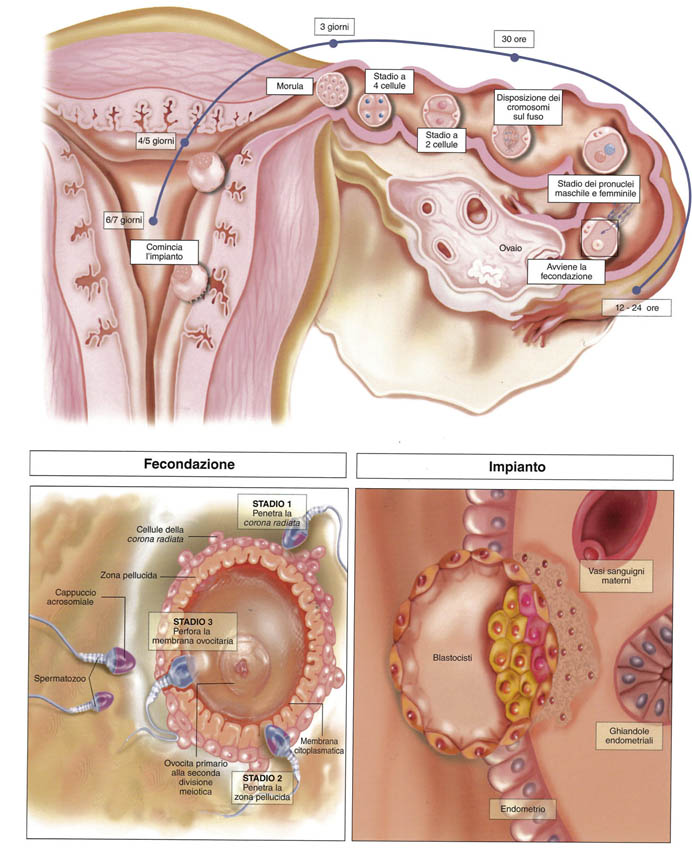
-INSEMINAZIONE INTRAUTERINA (IUI) CON SEME DI DONATORE: la tecnica, praticabile solo nei casi in cui la partner femminile presenti pervietà tubarica, prevede che il seme proveniente da donatore, dopo opportuna capacitazione, venga portato all’interno dell’utero con un catetere sottilissimo sotto guida ecografica a circa 35/36 ore dall’ovulazione. Si tratta di una tecnica di PMA eterologa ambulatoriale, totalmente indolore per la donna e non richiede alcuna anestesia locale.
Si può arrivare a praticare l’inseminazione intrauterina con seme di donatore su ciclo spontaneo (quindi senza alcuna stimolazione ovarica), oppure dopo opportuna stimolazione ovarica con gonadotropine.
-INSEMINAZIONE INTRATUBARICA (ITI) CON SEME DI DONATORE: la tecnica, praticabile solo nei casi in cui la partner femminile presenti pervietà tubarica, prevede che il seme proveniente da donatore, opportunamente capacitato, venga portato a livello tubarico con un catetere sottilissimo sotto guida ecografica a circa 35/36 ore dall’ovulazione. Con questa metodica, viene favorito l’incontro tra spermatozoo ed ovocita a livello delle ampolle tubariche, esattamente come avviene in natura. Si tratta di una tecnica di PMA eterologa ambulatoriale, totalmente indolore per la donna e non richiede alcuna anestesia locale.
Si può arrivare a praticare l’inseminazione intratubarica con seme di donatore su ciclo spontaneo (quindi senza alcuna stimolazione ovarica), oppure dopo opportuna stimolazione ovarica con gonadotropine.
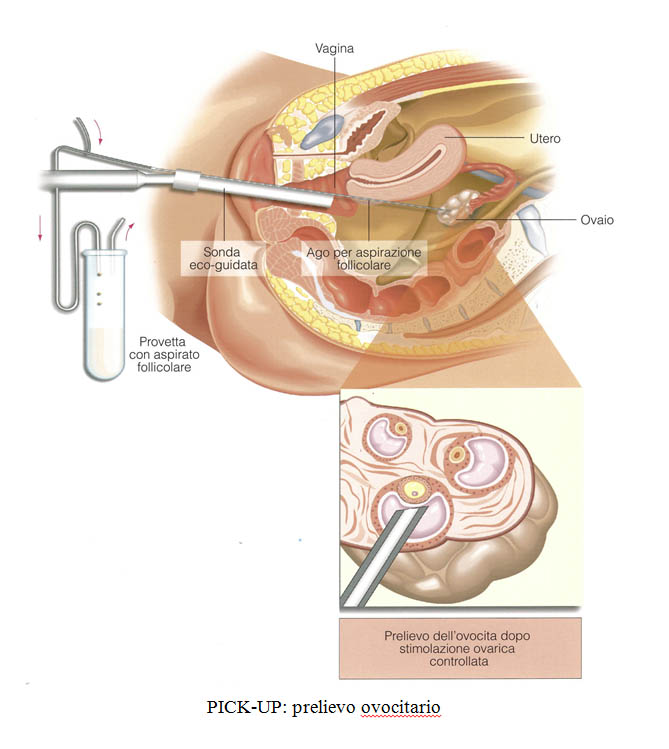
-FECONDAZIONE IN VITRO CON SEME DI DONATORE: la tecnica prevede che la partner femminile venga sottoposta ad una stimolazione ovarica controllata con gonadotropine per circa 10 giorni dall’arrivo del ciclo mestruale e successivamente si proceda con il prelievo ovocitario mediante pick-up.
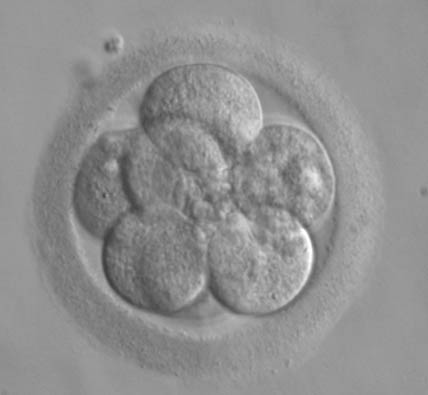
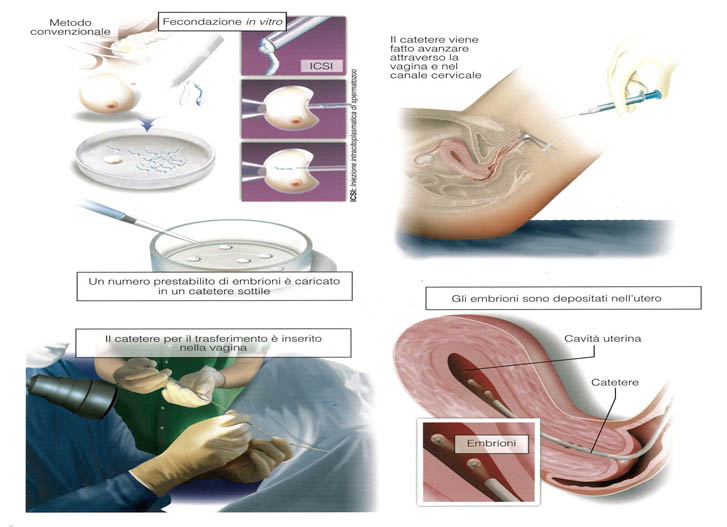
Il recupero degli ovociti avviene in sala chirurgica per via transvaginale sotto guida ecografica in anestesia locale con sedazione, pertanto risulta del tutto indolore per la donna. Gli ovociti maturi recuperati vengono decoronizzati ed inseminati in vitro, mediante selezione degli spermatozoi (ICSI-PICSI). A distanza di 2-5 giorni, gli embrioni ottenuti vengono trasferiti in utero (massimo 3) mediante un catetere sottile. Con questa metodica è possibile crioconservare eventuali ovociti e/o embrioni sovrannumerari per eventuali successivi embryo-transfers, anche in previsione di una seconda gravidanza.
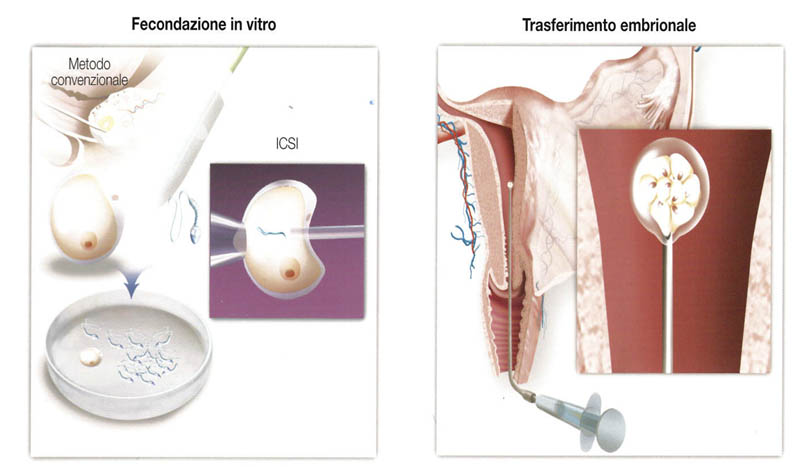
-FECONDAZIONE IN VITRO CON OVODONAZIONE: trattandosi di una fecondazione eterologa con donazione di ovociti, la partner femminile non viene sottoposta a stimolazione ovarica, ma soltanto ad una terapia di preparazione dell’endometrio per l’embryo-transfer.. Gli ovociti provenienti da donatrice vengono svitrificati ed inseminati mediante FIVET-ICSI-PICSI col seme del partner maschile. A distanza di 2-5 giorni, gli embrioni ottenuti vengono trasferiti nell’utero della partner femminile (massimo 3, ma generalmente 1 o 2) mediante un catetere sottile. Con questa metodica è possibile crioconservare eventuali embrioni sovrannumerari per eventuali successivi embryo-transfers, anche in previsione di una seconda gravidanza.
PERCHE’ SI RICORRE ALLA FECONDAZIONE ETEROLOGA
Si ricorre alla fecondazione eterologa solo quando gli spermatozoi maschili sono assenti (azoospermia) o fortemente ed irreversibilmente difettosi.
Sul versante femminile, si fa ricorso alla fecondazione eterologa quando le ovaie non sono più in grado di produrre ovociti biologicamente validi.
Indicazioni femminili al trattamento con fecondazione eterologa:
- Donne con ipogonadismo ipergonadotropo;
- Donne in avanzata età riproduttiva ma comunque in età potenzialmente fertile;
- Donne con ridotta riserva ovarica dopo fallimento di fecondazione omologa;
- Donne che sanno di essere affette o portatrici di un significativo difetto genetico o che hanno una storia familiare di una condizione per la quale lo stato di portatore non può essere determinato;
- Donne con ovociti e/o embrioni di scarsa qualità o ripetuti tentativi di concepimento falliti tramite tecniche di Procreazione Medicalmente Assistita (PMA);
- Donne con fattore iatrogeno di infertilità.
Indicazioni maschili al trattamento con fecondazione eterologa:
- Partner maschile con dimostrata infertilità da fattore maschile severo (cioè azoospermia e oligoastenoteratozoospermia severa o mancata fertilizzazione dopo iniezione intracitoplasmatica di sperma (ICSI);
- Partner maschile con disfunzione eiaculatoria incurabile;
- Uomini che sanno di essere affetti o portatori di un significativo difetto genetico o che hanno una storia familiare di una condizione per la quale lo stato di portatore non può essere determinato;
- Partner maschile con una infezione sessualmente trasmissibile che non può essere eliminata;
- Uomini con fattore iatrogeno di infertilità;
- La partner femminile è Rh-negativo e gravemente isoimmunizzata e il partner maschile è Rh-positivo.
TASSI DI SUCCESSO ELEVATI
Nella fecondazione eterologa i tassi di successo sono più elevati rispetto alla fecondazione omologa, e ciò principalmente per la giovane età di donatrici e donatori.
Ciononostante esistono casi “difficili” per la scarsa recettività dell’endometrio uterino.
In questi casi impegnativi, il Centro Clinico San Carlo di Torino applica le nuove tecniche d’avanguardia per rendere l’endometrio più recettivo e immunotollerante all’impianto e allo sviluppo della gravidanza, grazie alla spettrofotometria del liquido seminale ed alla terapia biofotonica, oggetto di nostre pubblicazioni scientifiche in congressi internazionali.
Inoltre, le recenti acquisizioni scientifiche con l’applicazione del PRP per migliorare la recettività e lo spessore dell’endometrio hanno ulteriormente aumentato i tassi di gravidanza in coppie che altrove avevano avuto fallimenti.
NORMATIVA DI RIFERIMENTO
- Sentenza della Corte Costituzionale n°162 del 09/04/2014
- G.R. n° 12-311 del 15/09/2014 “Recepimento dell’accordo interregionale approvato in data 4 settembre 2014 dalla Conferenza delle Regioni e delle Province Autonome – Atto Rep. 14/09/CR02/C7SAN4 – sulle problematiche relative alla Fecondazione Eterologa a seguito della sentenza della Corte Costituzionale n° 162/2014”
- Direttiva 2006/17/CE di attuazione della direttiva 2004/23/CE del Parlamento europeo e del Consiglio in materia di donazione, approvvigionamento e controllo di tessuti e cellule umani
- Decreto legislativo n°191 del 06/11/2007 “Attuazione della direttiva 2004/23/CE sulla definizione di norme di qualità e di sicurezza per la donazione, l’approvvigionamento, il controllo, la lavorazione, la conservazione, lo stoccaggio e la distribuzione di tessuti e cellule umani”
- Decreto legislativo n° 16 del 25/01/2010 “Attuazione delle direttive 2006/17/CE e 2006/86/CE, che attuano la direttiva 2004/23/CE per quanto riguarda le prescrizioni tecniche per la donazione, l’approvvigionamento e il controllo di tessuti e cellule umani, nonché per quanto riguarda le prescrizioni in tema di rintracciabilità, la notifica di reazioni ed eventi.
- Direttiva (UE) della Commissione dell’8 aprile 2015 che modifica la direttiva 2006/86/CE per quanto riguarda determinate prescrizioni tecniche relative alla codifica di tessuti e cellule animali.